前言
肺栓塞(pulmonary embolism,PE)是来自全身静脉系统或右心的内源性或外源性栓子堵塞肺动脉及其分支,引起肺循环和呼吸功能障碍的临床和病理生理综合征。随着临床对本病认识的提高,肺栓塞的诊断和治疗越来越受到关注,国内外相关指南对溶栓和抗凝治疗的选择均有较为明确的推荐 [1,2]。然而,对于急性高危肺栓塞患者,同时具有溶栓禁忌,在临床上如何治疗,特别是机械通气的如何把握具有重要现实意义。
临床资料
患者,男,70岁,因「咯血伴胸闷3天」入院,入院前于门诊查肺部CT(图1)提示双肺感染、左侧胸水、右肺门增大。既往有「高血压病、糖尿病」病史8年,有「房颤」病史半年,2月前患脑梗塞遗有左侧肢体瘫痪。
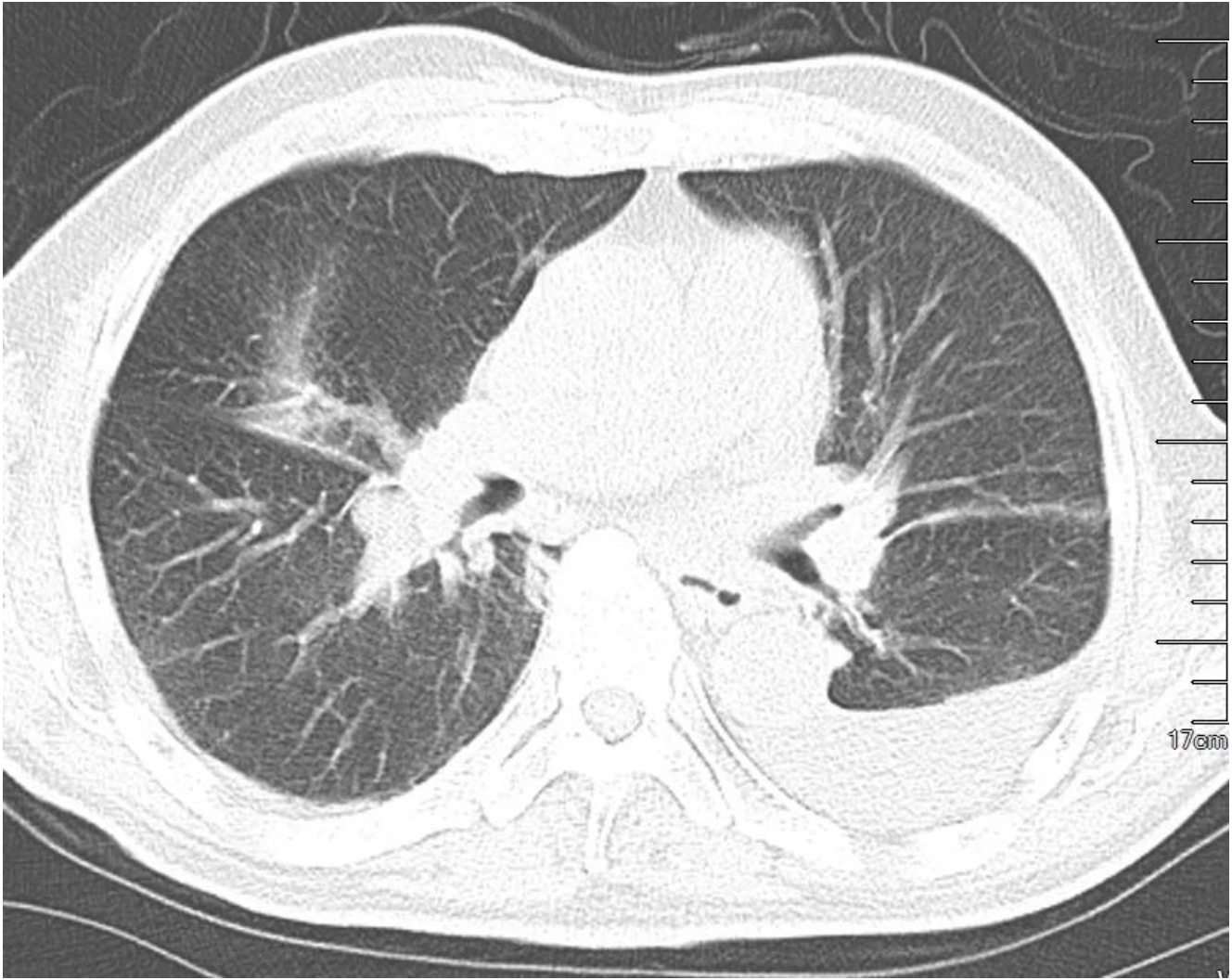
【图1】患者起病时于门诊就诊时胸部CT,提示双肺少许感染,左侧胸腔积液,右肺门增大
诊疗经过
入院后予抗菌治疗,症状无缓解,行纤支镜检查:镜下见隆突锐利,气管及各支气管粘膜广泛碳素样沉着,纵形皱襞形成,粘膜肿胀,管腔狭窄,右中间支气管粘膜处见陈旧性出血灶,腔内未见新生物。
入院第5天凌晨5时出现头晕、大汗,胸闷明显,无咯血,血压75/50 mmHg,多功能监护示:脉氧92%(鼻导管吸氧2 L/分),8时出现血压下降,床旁心超:右房右室大,右室活动减弱、肺动脉压升高。转入RICU,患者出现顽固性低氧血症,给予无创通气,EPAP 5 cmH2O、IPAP 14 cmH2O。心电监护示:SPO2 90% (吸氧10 L/min),BP 130/83 mmHg,P:154次/分。
20时左右胸闷气急再次加重,伴有大汗、烦躁,在氧流量20 L/min、无创呼吸机辅助通气下,SPO2维持在75%左右。紧急行气管插管、机械通气,SIMV+PSV模式,FiO2 100%,PEEP 10 cmH2O,PSV及PCV 14 cmH2O,SIMV 15次/分,潮气量600 ml左右,分钟通气量10.5 L/min左右,同时联合抗凝治疗。患者血压在多巴胺维持下仍不稳定,给予林格式液扩容、碳酸氢钠纠酸治疗后血压稍稳定,并给予镇静、肌松治疗。机械通气。
第二日,FiO2 100%,PEEP 6 cmH2O,PSV及PCV 12 cmH2O,SIMV 15次/分,潮气量530 ml左右,指脉氧波动于85%-90%之间。22:10 脉氧再次下降,至80%左右。将PEEP上调至 10 cmH2O,PSV及PCV 调为16 cmH2O,潮气量达600 ml左右。23:30,指脉氧升至93%。心率108次/分,血压111/72 mmHg。机械通气第5天,FiO2 已降至45%,PCV 16 cmH2O,PEEP 5 cmH2O,潮气量约620 ml,此时血气分析:pH 7.58 PaCO2 34 mmHg,PaO2 158 mmHg,HCO3- 31.9 mmol/L,Lac 1.7 mmol/L,BE 10 mmol/L,血管活性药物停用。
机械通气第8天转运呼吸机辅助下行胸部CTPA(图2),提示右肺中叶不张、两肺感染伴双侧胸腔积液、两下肺动脉栓塞。
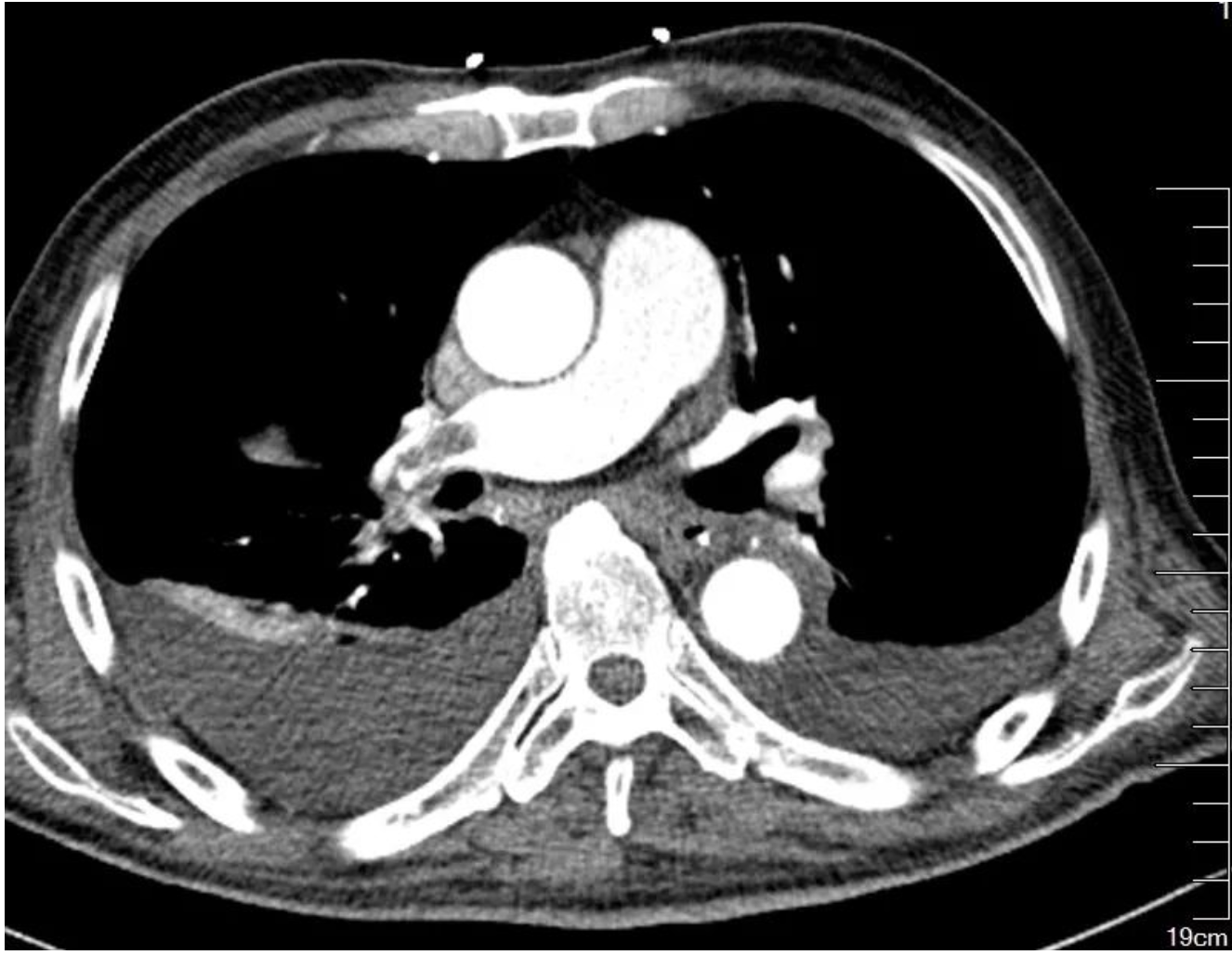
【图2】患者机械通气治疗一周后行CTPA,提示双侧胸腔积液,双下肺动脉栓塞,右侧明显
机械通气第18天,发现患者应答能力下降,右手指活动能力下降,头颅CT(图3)提示左侧颞叶大片梗塞灶伴出血、左侧半卵圆中心腔梗、双侧额部硬膜下积液。机械通气35天后成功脱机。复查CTPA(图4)见双下肺动脉未见充盈缺损。
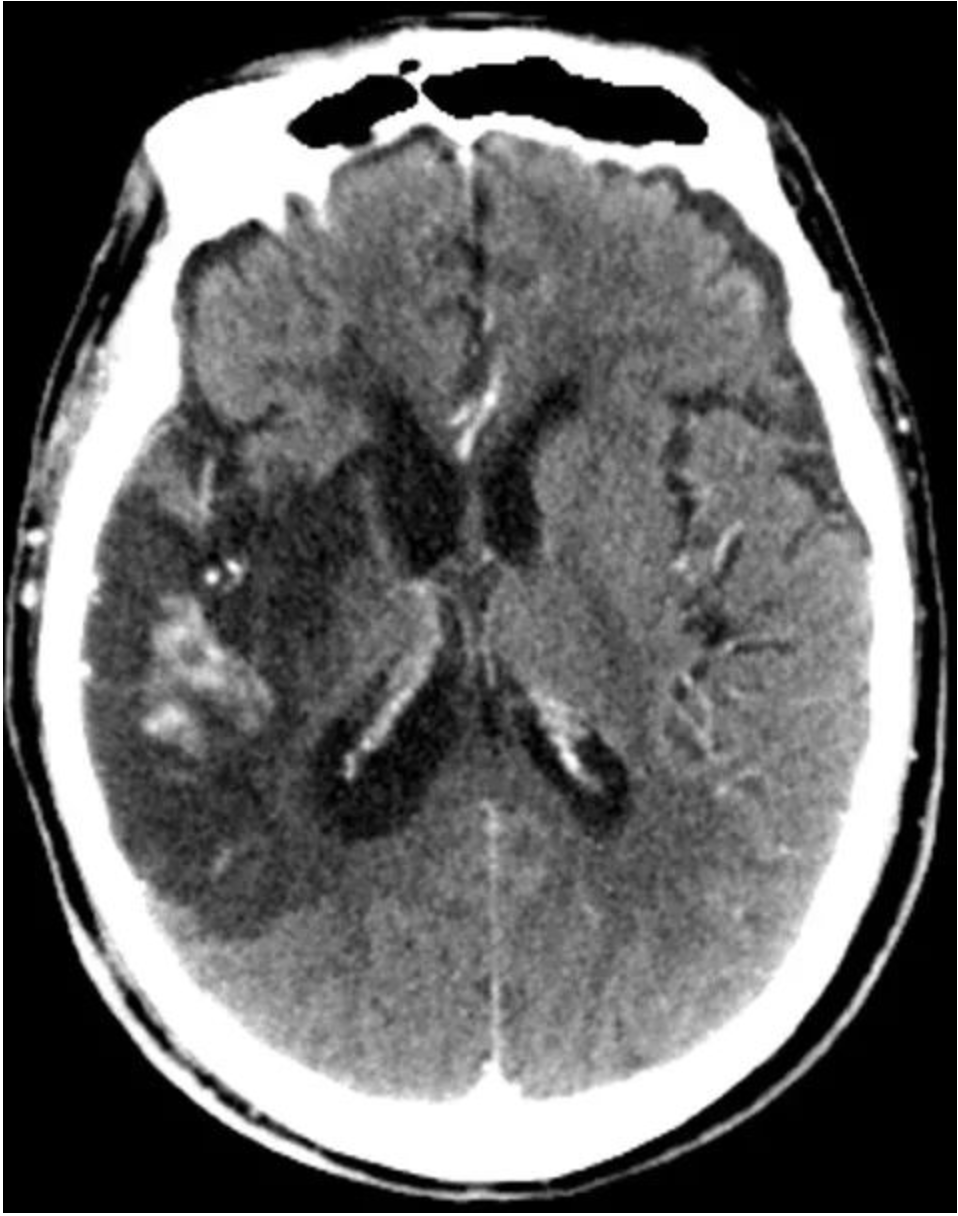
【图3】头颅 CT提示右侧颞枕叶出血性脑梗塞
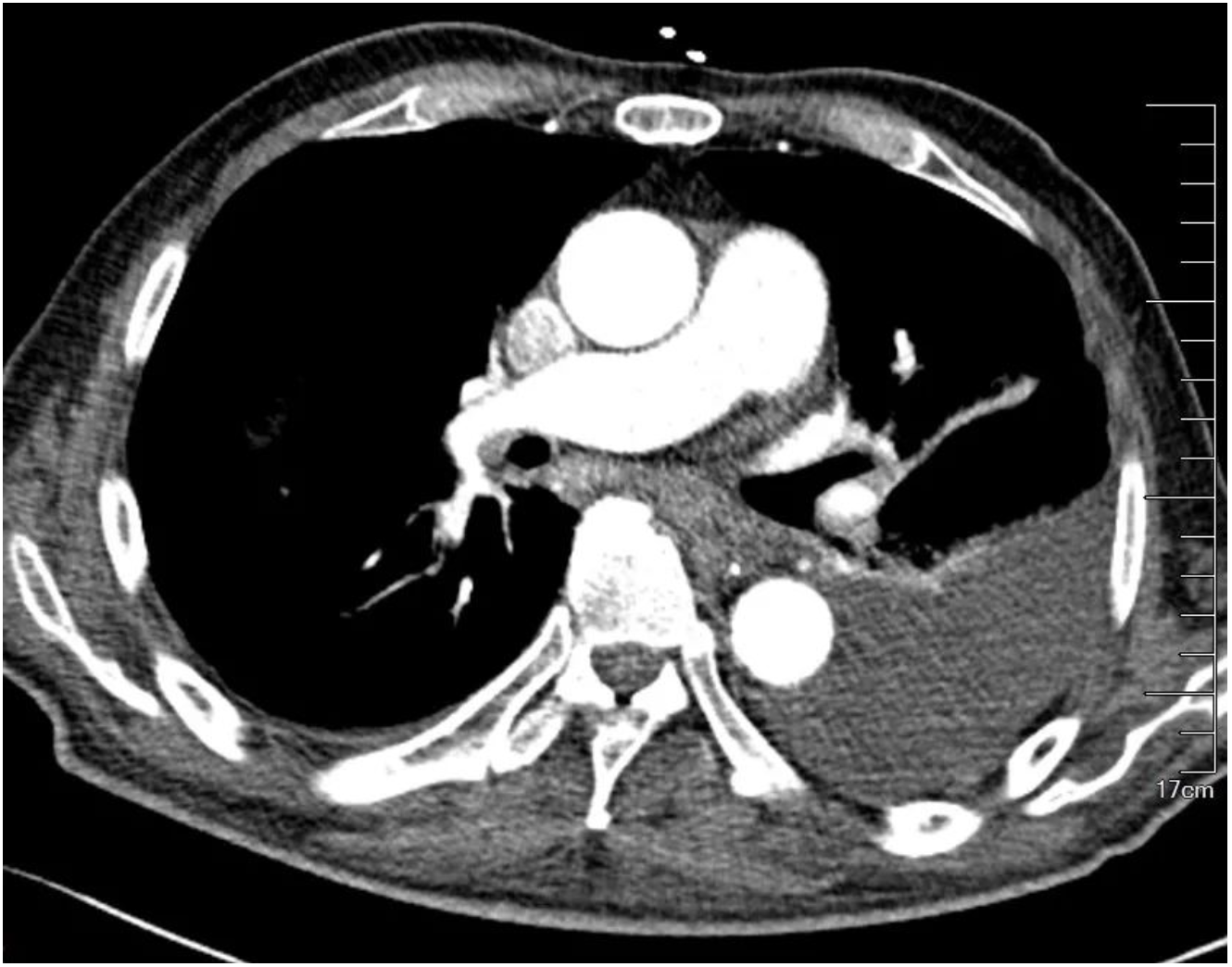
【图4】机械通气一月余后复查CTPA:双下肺动脉未见栓塞,左侧胸水
讨论
基于早期相关死亡风险的估测可进行急性肺栓塞事件严重性的分类,以患者就诊时临床表现为依据,出现休克或持续低血压则疑似或确诊高危肺栓塞,不出现则为非高危肺栓塞。根据肺栓塞治疗的指导意见,合并休克或低血压肺栓塞患者(高危),立即启动静脉普通肝素抗凝治疗(IC)、溶栓治疗(IB),溶栓禁忌或失败的患者,推荐手术肺动脉栓子清除术(IC),或者经皮导管治疗(IIaC)。不合并休克或低血压肺栓塞患者(中危或低危),注射用抗凝剂和VKA的联合抗凝治疗,肺栓塞高度或中度临床可能性患者,诊断过程中推荐启动注射抗凝治疗,不必延迟(IC),对多数患者,推荐低分子量肝素或磺达肝癸钠为急性期注射抗凝治疗的方式(IA),推荐VKA,与注射抗凝治疗同步进行,使INR达到目标值2.5(范围2.0–3.0)(IB)。对于溶栓而言,任何发病时间内的出血性卒中或不明原因卒中、6个月内缺血性卒中、中枢神经系统损害或肿瘤、近期(3周以内)、重大创伤/手术/头部外伤、最近1月内胃肠道出血、已知出血均属绝对禁忌症[3-5]。
本例患者系高死亡风险的肺栓塞病人,且有溶栓的绝对或相对禁忌症,采取的治疗策略是什么?
首先,导致此次疾病的发生为大面积肺栓塞,发生的风险因素包括未经治疗的房颤、脑梗后肢体活动受限等。经机械通气治疗后顽固性低氧血症合并血流动力学不稳定时,溶栓与否成为临床重要抉择。按照肺栓塞治疗相关指南,该患者存在溶栓绝对禁忌症,此时呼吸和循环支持成为临床唯一治疗策略,后续的临床发展也再次证实了本例患者溶栓将出现脑出血的重大并发症。本例患者在抗凝治疗同时,着重做到了以下几点:
1、维持血压,维持最基本的组织灌注。
2、维持机体最基本的氧合,避免低氧性组织损伤。
然而,众多指南未提及肺栓塞的机械通气治疗。例如,BTS关于NIV的指南,未提及肺栓塞的NIV治疗。国内的机械通气相关指南或共识,未提及肺栓塞的机械通气治疗。2008ESC急性肺栓塞诊断和管理指南认为,肺栓塞患者的低氧通常可以通过鼻导管吸氧纠正,机械通气很少需要;可以通过退热及减少患者躁动来降低氧耗;如果呼吸极度费力,给予机械通气。2014ESC急性肺栓塞诊断和管理指南推荐,肺栓塞患者低氧及低二氧化碳血症常见,大部分患者是中等度危险的;低氧通常可以通过吸氧纠正;当需要机械通气时,要关注它对血流动力学的副作用。
就实质而言,肺栓塞的是肺动脉系统的血管闭塞致肺循环障碍,给予机械通气改善氧合的可能机理:
①肺栓塞后,血液重分布,原正常V/Q区域出现「过灌注」,正压通气增加这部分区域的通气,使V/Q失衡得以改善;
②机械通气时,气道压力增加,把一部分原来储备的肺泡打开,增加通气量,改善氧合;
③给予PEEP,维持一部分肺泡处于打开状态,以持续改善氧合;
④减少呼吸功,降低氧耗。
另外,对于大面积肺栓塞,机械通气引起的胸腔内正压会减少静脉血回流和加重右心衰竭,所以要求:
① PEEP应当谨慎地使用;
②应当使用小潮气量(6ml/kg左右)通气,使平台压(Pplat)﹤30 cmH2O 。
总之,高危肺栓塞引起独特的血流动力学改变和病理生理特点,机械通气的运用需要更多的思考,并获得更多临床实践的支持。
参考文献
[1].中华医学会呼吸学分会.肺血栓栓塞症的诊断与治疗指南(草案).中华结核和呼吸杂志. 2001, 24(5): 259-264.
[2].Marti C, John G, Konstantinides S, et al. Systemic thrombolytic therapy for acute pulmonary systematic review and meta-analysis. 2015, 36(10): 605-614.
[3].Smithburger P L, Campbell S, Kane-Gill S L. Aheplase treatment of acute pulmonary embolism in the intensive care unit. Crit Care Nurse. 2013, 33(2): 17-27.
[4].Wang C, Zhai Z, Yang Y, et al. Efficacy and safety of low dose recombinant tissue-type plasminogen activator for the treatment of acute pulmonary thromboembolism: a randomized, multicenter, controlled trial. Chest, 2010, 137(2): 254-262.
[5].Torbicki A, Perrier A, Konstantinides S, et al. Guidelines on the diagnosis and management of acute pulmonary embolism: the Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the Eur0pean Society of Cardiology(ESC). Eur Heart J, 2008, 29(18): 2276-2315.
作者:陈成、黄建安、朱晔涵 - 苏州大学附属第一医院呼吸与危重症医学科
本文转载自订阅号「重症与康复」(ID:CriticalAndRehabCare)
原链接戳:病例集锦32 | 机械通气救治急性高危合并溶栓禁忌肺栓塞


